2024年国庆节前,夏教授门诊来了一位特殊的患者,男、40岁,治疗7个月,接受3次TACE和7次靶向免疫治疗,肿瘤短暂控制后又快速进展,影像评估病灶明显增大。患者从今年9月出现腹痛,逐渐出现眼黄、尿黄,伴腹痛、低热;再次住院护肝支持治疗,然黄疸并无明显消退、肿瘤指标不断攀升…
靶免失败、介入无效、肿瘤巨大、重度黄疸,面对如此复杂、棘手的患者,一般专家都会选择退却。
患者抱着一线希望找到夏景林教授;经夏教授仔细研判,可以治疗而且只有治疗才有生存机会!患者和家属选择了相信,没想到,仅接受一次治疗;病情就发生了绝地逆转:肿瘤缩小;黄疸消退、肿瘤指标明显下降,简直可以说是奇迹。
那么这样的奇迹是如何发生的?患者又是接受了什么神奇的治疗才出现如此梦幻般的逆转?
下面就让我们从住院医生、主治医生的角度去看看这个病人的治疗经过和她们的感受,最后听听夏景林教授的点评。
七个月的靶免加介入,病情不但没有好转,还出现了重度黄疸,治疗已“无计可施”!患者2024年3月份,发现肝脏巨大占位(15x7.3cm)伴肝门脉主干及左支癌栓(图5左)。患者有乙肝肝硬化病史,临床诊断为原发性肝癌CNLC IIIa期(BCLC C期),治疗前病人先后在上海顶尖三甲医院介入科接受了3次TACE治疗。7次免疫治疗(百泽安;2024年3月至8月),因疗效欠佳,2024-8-21调整为“双达”治疗1次);仑伐替尼每天2#用药5个月,2024年7月底,MRI显示肿瘤进展,肝外科专家认为:仑伐替尼已耐药,停用仑伐替尼。
三次TACE如下(非专业人士可忽略):2024-3-25第一次TACE:在肿瘤供血动脉注入洛铂10mg,并在肝左动脉予洛铂7mg+THP14mg+碘油7ml,150-350μm明胶海绵1/4瓶加强栓塞;2024-5-6第二次TACE:在肝左动脉肿瘤供血支再次予洛铂10mg+THP20mg+碘油10ml栓塞,150-350μm明胶海绵1/4瓶、350-560μm明胶海绵1/3瓶加强栓塞;2024-08-05第三次TACE:予洛铂5mg+THP10mg+碘油7ml栓塞,再予空白球100-300um 1瓶、350-560μm明胶海绵1/5瓶加强栓塞。
住院医师吴燕芳的体会:我来自复旦中山厦门医院,今年是我到肝肿瘤内科工作的第5个年头,非常有幸能从厦门分院到中山本部夏教授团队学习,疑难复杂介入手术治疗是我学习的重点。9月刚到复旦中山医院肝肿瘤内科夏教授组,病房收了一个青年男性病人,皮肤巩膜肉眼可见明显的黄疸,给我留下很深的印象。
经过了解,得知这个病人有一下特点:
1、患者属肝癌中晚期病人前期7个月的治疗:3介入、7次靶免,肿瘤明显进展、而且伴有高黄疸。患者在接受夏教授治疗前总胆红素 235.7umol/L,直接胆红素196.2umol/L。
2、肝脏MRCP、肝脏CT没有看到肝内胆管扩张,这说明病人做不了胆管穿刺引流术。
按照诊疗指南,面对这样的患者只能先降黄疸再治肿瘤。而降黄疸的三招:药物、PTCD、ERCP对这位患者目前基本属于无计可施。前期药物护肝退黄已宣告失败,PTCD时机未成熟,需要待肝内胆管扩张后再进行PTCD;因该患者的黄疸主要来自肝左叶巨大肿瘤对肝门区胆管的压迫、 ERCP难以成功的实施。上述治疗黄疸的所有措施并不直接针对肿瘤;这就意味着患者肿瘤逐步增大、压迫进一步加重,黄疸和肿瘤都无法解决,也就意味着患者生存机会渺茫。
常规诊疗思路的问题在于:忽视了引起黄疸的根源在于巨大肿瘤的压迫。因而破解这一问题的关键是要想办法让肿瘤缩小以解除肿瘤对胆管的压迫。
如何才能让肿瘤缩小?手术切除显然没有指证;放疗也几乎不可能;介入已显示无效(介入专家也认为不宜再次介入);病灶巨大,消融也不适合!继续靶免,肝功能已不允许!中医药也难以扭转乾坤。
面对这样一个似乎是无解的患者,夏教授认真全面分析:黄疸属肿瘤巨大压迫导致梗阻性黄疸,不做介入治疗,肿瘤将持续进展,黄疸只会逐渐升高,陷入恶性循环;患者年轻、一般情况可,没有凝血时间延长、肝性脑病、腹水等情况,肝功能评分8分,Child-Pugh B期,对类似巨大肿瘤引起的梗阻性黄疸夏教授有许多成功的经验。
经与患者及家属有效沟通,取得患者和家属同意后,于2024-9-26进行介入治疗。 决定介入治疗是病情逆转的第一步。
但介入后会发生肝肾功能衰竭吗?介入能成功缩小肿瘤吗?前面的三次介入不是都无效吗?这些在我心里都打起了问号。
介入手术于入院第二天进行,术中又出现了一个术前无法估计到的难题。肝动脉造影发现:患者肝动脉变异,血管紊乱而复杂,这大大地增加了手术难度(图1)。

图1造影发现肝动脉复杂变异
以下非专业人士可忽略:{腹腔动扭曲未见肝总动脉;肠系膜上动脉发出交通支与肝固有动脉交通;膈动脉发出肿瘤供血分支;仔细读片发现胃左动脉扭曲,跨过腹主动脉再折返回右侧直通肝固有动脉,并与肠系膜上动脉交通支相连。经胃左动脉超选至肝固有动脉后予THP 30mg+碘油10ml、5-FU 0.25g+碘油5ml制成混悬液栓塞,见病灶内碘油沉积较前明显增加;并留置导管于肝固有动脉进行持续灌注化疗(图1)}。
术后黄疸一度升高,经激素抗炎、退黄、保肝等治疗后,介入后第6天出院,总胆红素已经降到112,2024-11-4患者再次到中山医院检查,黄疸降已至23,几近正常(图2)。
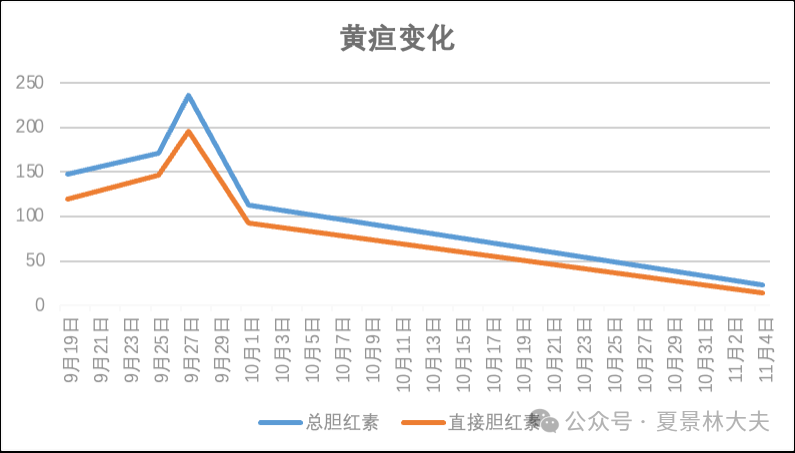
图2 介入后黄疸降至正常
介入后一月,肿瘤指标也明显下降:AFP 从>60500下降至19473,异常凝血酶原从>75000下降至20327。
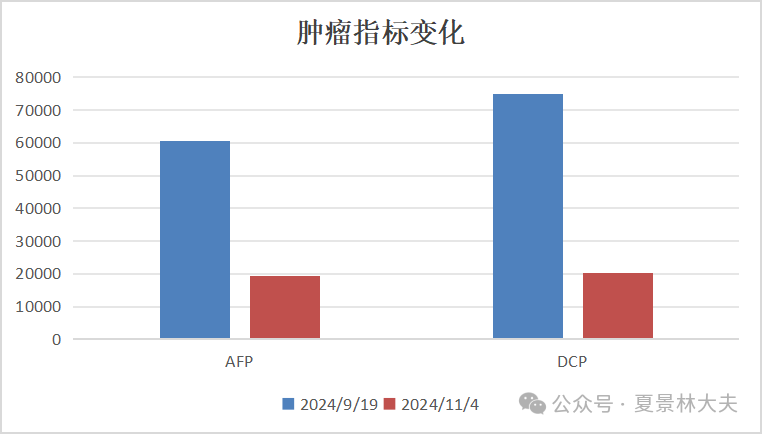
图3介入后肿瘤标志物明显下降
介入后,CT提示肝内碘油沉积较前明显增加(图4)。
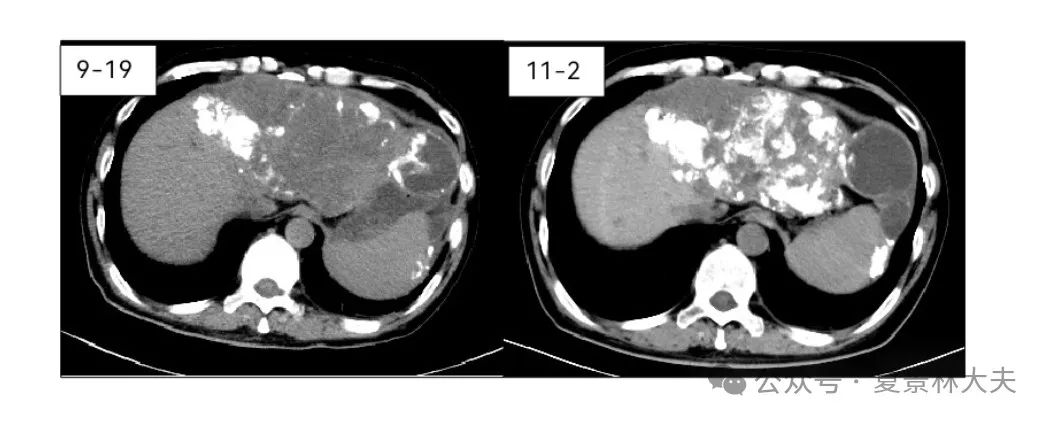
图4.第四次介入后碘油沉积明显增多(左:介入前;右:介入后)
MRI提示病灶范围较前缩小(图5,同一截面,3月份肿瘤横断面面积66.86cm2,9月份81.87cm2,肝肿瘤内科第4次介入治疗后11月40.83cm2);病人的体感也明显好转。

主治医师李苗的体会:这位患者的整个收治过程给我留下了非常深刻的印象。第一眼见这个患者时发现是一个“小黄人”,非常明显的皮肤、巩膜黄染,由于胆红素持续升高,近期伴持续发热,患者精神比较萎靡。当时对于这个患者能否行介入治疗心里还是打鼓的,因为患者存在以下几个问题:
1、患者入院前即存在胆红素升高,外院保肝治疗胆红素无下降,且持续升高,入院时总胆红素 235.7umol/L,直接胆红素196.2umol/L,伴肝酶明显升高,ALT/AST 463/639u/l,Child-Pugh B级,一般来说不适合做介入治疗;
2、患者MRCP未见明显胆管扩张,胆红素升高是否由于肿瘤压迫引起?做介入能否改善患者黄疸?;
3、患者近期持续发热,是否合并感染情况?或者是肿瘤热?;患者既往经数次介入治疗和靶免治疗无效,病灶进展,再次介入是否能控制肿瘤?这些问题使得患者介入治疗的风险极高。
但夏教授同我们进行了深入的病情分析,提出以下观点:
1、患者肿瘤持续进展,若不控制肿瘤,病情进一步进展可能会进一步加重黄疸;
2、患者年轻,体力状况相对好,虽然黄疸、肝酶升高,但凝血功能正常,无腹水,血氨不高,不处于肝功能衰竭的状态,且患者肿瘤主要位于肝左叶,肝右叶残余肝体积大,能够保证肝脏功能的代偿。
因此,在经过与患者及家属的充分沟通后,对患者进行了介入治疗,术后配合保肝、降黄、抗炎和小剂量激素的应用,患者术后2天体力状况即得到明显改善,患者自述感觉“人轻松了很多”,术后第6天,患者总胆红素已降至112 umol/L,肝酶降至ALT/AST 54/60u/l。术后1月,患者再次来院复诊,疸红素已降至23, AFP 从>60500下降至19473,影像学提示肝脏病灶内碘油沉积较前明显增加,肝左叶肿瘤范围较前明显缩小,提示治疗非常有效。
这个患者的治疗过程也给我很大的启示,对于这种合并黄疸的手术高危患者,既不能惧怕风险而拒绝治疗,也不能不分情况盲目治疗,应综合研判病情,在充分知情后选择适当的时机和合适的治疗方式,在介入过程中精细化的操作以及药物剂量的控制也非常关键。
夏景林教授点评:
1、难点一:高黄疸:做介入治疗前应严格把控手术风险,术前需评估患者肝损伤病因、黄疸病因,该病人黄疸是肿瘤进展压迫导致黄疸,控制肿瘤是解决黄疸的关键,但是黄疸又制约着手术的开展,经与患者及家属沟通病情,告知相关受益、风险及并发症,经其充分知情同意后,同意行介入治疗。
2、破解高黄疸:分清黄疸的原因,直接对黄疸的原因下手,而不是“打外围战”--降黄疸。
3、难点二:肝酶显著增高,ALT/AST高达 463/639u/l,也是让一般医生望而生畏的重要原因。
4、破解高转氨酶:分析肝酶高的原因:肿瘤本身会释放炎症因子,引起肝酶升高。肿瘤控制了,肝酶自然就降下来了。当然该患者也有合并免疫治疗引起的免疫性肝炎的可能性。
5、难点三:血管变异复杂,超选择困难。术中病人血管扭曲,腹腔动脉分别发出脾动脉、腹腔干,腹腔干发出胃左动脉,胃左动脉再发出肝固有动脉,同时肠系膜上动脉也发出扭曲血管与肝固有动脉交通,膈动脉也发出分支供应肿瘤,总之该病人肝内血管复杂,手术难度高,也考验手术医生的功力和判断力。
6、难点四:除了精准找到肿瘤供血动脉,还有一个重点就是如何把握栓塞药物的量,特别是针对肝功能受损、黄疸的病人,栓塞量多了,患者承受不住,栓塞量少了,达不到理想疗效,这都需要几十年的经验积累和总结。
7、防止介入后肝功能衰竭的两个因素:一、肿瘤巨大,但局限于肝左叶,肝右叶未见明确肿瘤,这是介入后不发生肝功能衰竭的前提条件;另一个重要因素是:精准栓塞,超选择肿瘤主要供血动脉,将药物精准栓塞至肿瘤病灶,避免正常肝受损。
8、该病人本次考虑疾病进展,靶向免疫疗效欠佳,故停用;
9、本次仅运用精准介入,联合三联鸡尾酒药物,达到了满意的疗效。
10、本次住院费用远低于介入加靶免。真正体现了:安全、经济、有效。
(复旦大学附属中山医院肝肿瘤内科 夏景林、吴燕芳、李苗)








